医師もすすめる!糖尿病のための究極の夕食プラン完全ガイド
糖尿病は、適切な管理を行うことで健康な人と変わらない生活を送ることが可能な慢性疾患です。血糖コントロールの中心となるのは、日々の食事、特に夕食の摂り方です。多くの医師が口を揃えて言うように、夕食は一日の血糖値に大きな影響を与え、ひいては合併症予防や体重管理にも深く関わってきます。
この記事では、「医師もすすめる!糖尿病のための夕食プランの立て方」に焦点を当て、なぜ夕食が重要なのか、どのような点に注意すべきか、具体的な献立の考え方、そして健康的な食生活を継続するためのヒントを詳しく解説します。適切な夕食プランは、単に食事療法を守るだけでなく、より健康的なライフスタイルを築くための重要な一歩となります。
なぜ糖尿病において夕食が重要なのか?
一日のうちで最も活動量が少なくなる時間帯に摂る夕食は、その後の血糖値に大きな影響を与えます。特に寝ている間の夜間低血糖や、翌朝の血糖値(空腹時血糖)に直結するため、慎重な計画が必要です。
- 血糖値のコントロール: 夕食の内容、量、時間が適切でないと、食後高血糖や夜間低血糖を引き起こしやすくなります。特に糖質の量や種類が重要です。
- 体重管理: 夕食で摂りすぎたカロリーは、活動量の少なさから脂肪として蓄積されやすくなります。適切なポーション管理が不可欠です。
- 睡眠の質: 重すぎる食事や遅い時間の食事は、消化に負担をかけ、睡眠の質を低下させる可能性があります。質の高い睡眠は、血糖コントロールにも良い影響を与えます。
- 翌朝への影響: 夕食の血糖値が安定していることは、翌朝の血糖値を正常に保つ上で重要です。
これらの理由から、糖尿病患者さんにとって、夕食は単なる食事ではなく、治療の一環として戦略的に計画する必要があります。医師や管理栄養士は、個々の患者さんの状態に合わせた具体的なアドバイスを行いますが、基本的な考え方や原則を理解しておくことは非常に役立ちます。
医師が推奨する夕食プランの基本原則
医師が糖尿病患者さんに推奨する夕食の基本は、「バランス」「量」「質」「時間」です。これらを押さえることで、血糖値の急激な変動を防ぎ、安定した状態を保つことができます。
1. バランスの取れた食事構成
夕食では、糖質、タンパク質、脂質のバランスが重要です。多くの専門家が推奨するのは、「主食(糖質)、主菜(タンパク質)、副菜(ビタミン・ミネラル・食物繊維)」を組み合わせた一汁三菜のような形です。
- 主食(糖質): 量を控えめにし、精製度の低いもの(玄米、全粒粉パン、そばなど)を選びましょう。これらの複合糖質は吸収が緩やかで、食後血糖値の急上昇を抑えるのに役立ちます。糖質について詳しくはこちら。
- 主菜(タンパク質): 魚、鶏むね肉(皮なし)、豆腐、大豆製品などの高タンパク質メニューを選びましょう。タンパク質は血糖値の上昇を緩やかにし、満腹感を持続させる効果があります。
- 副菜(ビタミン・ミネラル・食物繊維): 野菜、きのこ、海藻などを積極的に摂りましょう。特に食物繊維は、糖の吸収を遅らせ、血糖値の急な上昇を抑える非常に重要な働きがあります。野菜を最初に食べる「ベジタブルファースト」は、血糖コントロールに有効な方法として広く推奨されています。
- 汁物: 味噌汁やスープは具だくさんにすることで、野菜や海藻などの栄養を効率よく摂れますが、塩分量には注意が必要です。

2. 適切なポーション管理
何を食べるかと同じくらい、どれだけ食べるかが重要です。糖尿病の食事療法では、一日の総摂取カロリーだけでなく、各食事での栄養素の配分や量が細かく設定されることがあります。特に夕食は、活動量が少ないため、必要以上にカロリーを摂らないように適切なポーション管理を心がけましょう。
- 「カーボカウント」の考え方: 摂取する糖質の量を意識的に管理する考え方です。インスリン治療を行っている方にとっては特に重要ですが、そうでない方も糖質量を把握することは血糖コントロールに役立ちます。
- 「糖尿病食事療法のための食品交換表」の活用: 厚生労働省などが作成した食品交換表は、食品を栄養素ごとにグループ分けし、それぞれの量を「単位」で表したものです。これを使うと、栄養バランスを保ちながら食品を組み合わせやすくなります。
- 具体例: ご飯は軽く一膳(約150g)に留める、肉や魚は手のひらサイズにする、野菜はたっぷり摂る、など具体的な目安を持つことが有効です。
3. 質の高い食品選択
同じ栄養素でも、その質によって血糖値や健康への影響は異なります。
- 糖質: 白米や白いパン、麺類などの精製された炭水化物よりも、玄米、全粒粉パン、そば、ライ麦パン、雑穀米などの複合糖質を選びましょう。イモ類や根菜類も糖質が含まれるため、量に注意が必要です。また、果物も糖分が多いので、食べる量やタイミングを考慮します。
- タンパク質: 赤身肉の脂身、鶏肉の皮、加工肉などは避け、脂肪の少ない高タンパク質メニューを選びます。魚類、特に青魚に含まれるオメガ3脂肪酸は心血管疾患予防にも役立ちます。
- 脂質: バターやラードなどの動物性脂肪、マーガリンやショートニングなどに含まれるトランス脂肪酸は控えめにします。代わりに、オリーブオイル、菜種油、亜麻仁油などに含まれる不飽和脂肪酸を適量摂るようにしましょう。揚げ物や炒め物は控えめにし、蒸す、茹でる、焼くなどの調理法を選びます。
- 食物繊維: 野菜、きのこ、海藻、こんにゃく、豆類、未精製穀物などに豊富に含まれます。様々な種類の食物繊維を摂るように心がけましょう。

4. 夕食を摂る時間
夕食の時間は、就寝時刻の3時間前までに済ませるのが理想とされています。遅い時間に食事をすると、消化吸収が終わらないまま床に就くことになり、食後高血糖が持続したり、インスリンの効果が追いつかずに血糖値が安定しにくくなったりします。仕事などで帰宅が遅くなる場合は、分食(夕食を2回に分ける)などの工夫も検討できます。
医師もすすめる!具体的な夕食プランの立て方と献立例
これらの原則を踏まえ、実際にどのような夕食プランを立てれば良いのでしょうか。ここでは、具体的な献立の考え方や栄養のヒントを交えながら解説します。
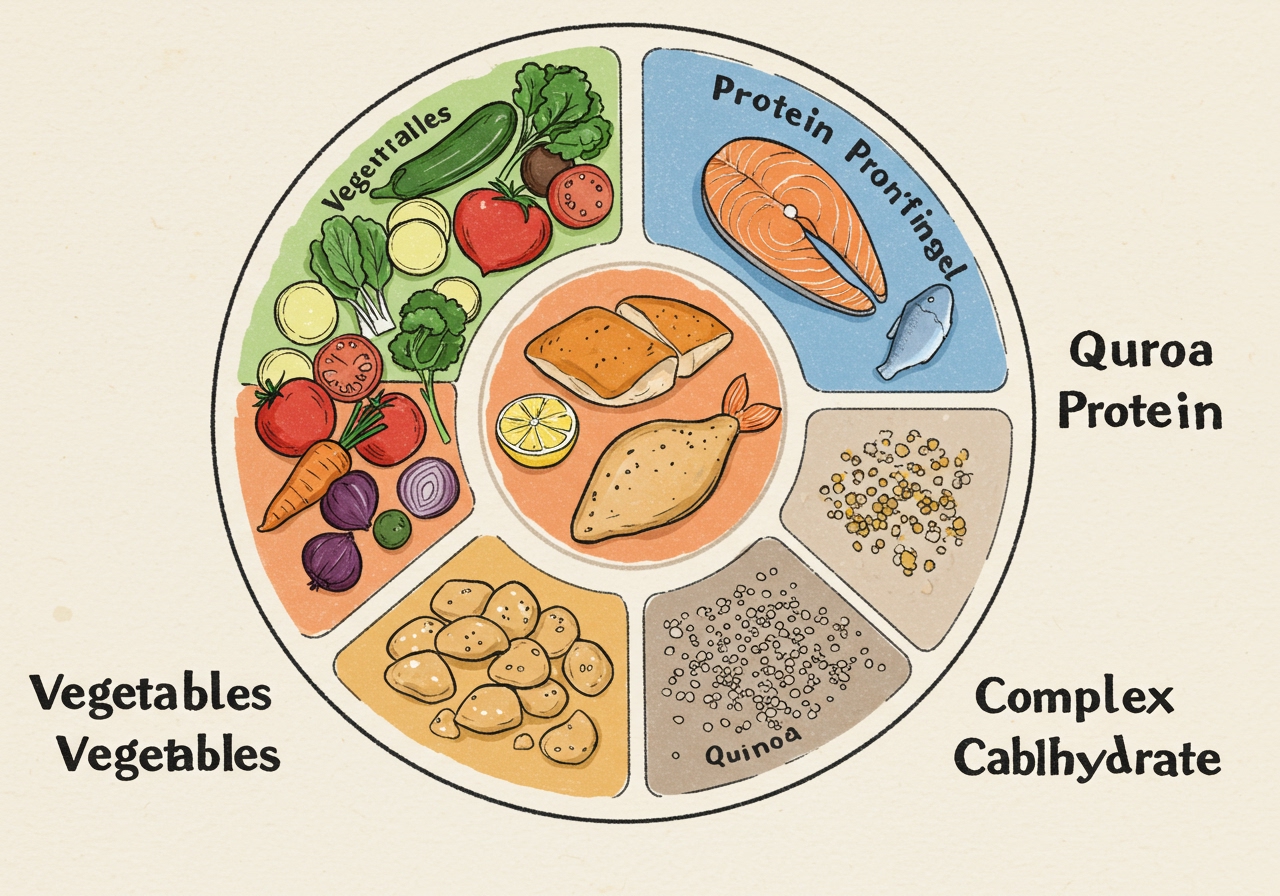
「糖尿病プレート」を活用する
最もシンプルで分かりやすい方法の一つに、「糖尿病プレート」や「ミールプレート」と呼ばれる考え方があります。これは、直径23cm程度の一般的なお皿を使い、以下の割合で盛り付けるというものです。
- 皿の半分: 野菜、きのこ、海藻料理(サラダ、和え物、煮物、蒸し料理など)
- 皿の4分の1: 主菜(肉、魚、卵、豆腐などのタンパク質源)
- 皿の4分の1: 主食(ご飯、パン、麺類、イモ類などの糖質源)
この方法を使えば、視覚的にバランスと適切なポーション管理がしやすくなります。主食は、白米よりも玄米や雑穀米、全粒粉パンを選ぶことで、より血糖コントロールに効果的です。
献立例:バランスを意識したメニュー
具体的な献立例をいくつか見てみましょう。これらの例は、上記のプレート理論や基本原則に基づいています。
献立例 1:和食
- 主食: 少量(軽く一膳)の玄米ご飯
- 主菜: 焼き魚(塩焼きや照り焼きなど、脂の少ないもの)
- 副菜: ほうれん草のごま和え、ひじきの煮物
- 汁物: 豆腐とわかめの味噌汁
- ポイント: 食物繊維、ミネラル、タンパク質が豊富。焼き魚は高タンパク質メニューの代表格です。
献立例 2:洋食アレンジ
- 主食: 全粒粉パン(1枚)
- 主菜: 鶏むね肉のハーブ焼き(皮なし)
- 副菜: 彩り野菜の蒸し料理(ブロッコリー、パプリカ、きのこなど)、豆のミネストローネ風スープ
- ポイント: 蒸し料理は油を使わずヘルシー。低炭水化物料理に近づけたい場合は、パンの量をさらに減らすか、主食を抜くことも可能です。
献立例 3:中華風アレンジ
- 主食: 少量(お茶碗半分)の雑穀米
- 主菜: 豆腐と豚ひき肉の麻婆豆腐(油は控えめに)
- 副菜: きくらげと卵の炒め物、わかめスープ
- ポイント: 豆腐は大豆製品で良質なタンパク質。炒め物は油の量に注意が必要です。
これらの例のように、主食の量を控えめにし、野菜とタンパク質をしっかり摂ることを意識します。調理法も、揚げるよりも、焼く、煮る、蒸す、和えるなどを中心にすると、余分な脂質やカロリーを抑えることができます。
低炭水化物料理を取り入れる
近年、糖尿病治療において低炭水化物料理が注目されています。これは、主食などの糖質を積極的に減らす、あるいは制限することで、食後血糖値の上昇を抑えるという考え方です。ただし、極端な糖質制限は栄養バランスを崩す可能性もあるため、必ず医師や管理栄養士と相談の上で行うことが重要です。
低炭水化物料理の夕食例としては、以下のようなものがあります。
- 主食なしで、肉や魚料理をメインにし、野菜サラダや蒸し野菜をたっぷり添える。
- 主食を豆腐やカリフラワーライスなどに置き換える。
- 糖質の多い根菜(じゃがいも、さといもなど)の使用を控える。
完全に糖質をゼロにする必要はありませんが、自分の血糖コントロールの状態やライフスタイルに合わせて、適切な糖質量を医師と相談しながら設定することが大切です。
夕食プランを立てる上でのその他の栄養のヒント
より効果的な夕食プランにするために、さらにいくつかの点を意識しましょう。
- ゆっくりよく噛んで食べる: 満腹中枢を刺激し、食べすぎを防ぎます。また、消化吸収が緩やかになり、血糖値の急上昇を抑える効果も期待できます。
- 食物繊維を先に摂る(ベジタブルファースト): 食事の最初に野菜や海藻、きのこなどの食物繊維が豊富なものを食べることで、その後に続く糖質の吸収が緩やかになります。
- 間食や寝る前の飲食は避ける: 夕食後、特に寝る前に何かを口にすると、夜間高血糖や体重増加の原因となります。医師や管理栄養士から指示がない限り、夕食後の間食はやめましょう。
- 水分をしっかり摂る: 食事中や食間に水を飲むことは、血糖値には直接影響しませんが、満腹感を得やすくなったり、全体の健康維持に役立ちます。ただし、清涼飲料水やジュースなど糖分の多い飲み物は絶対に避けましょう。
- 外食やコンビニ食の場合: 外食やコンビニ食を選ばざるを得ない場合でも、できるだけ上記の原則に近づける努力をしましょう。例えば、定食形式のものを選び、ご飯の量を減らす、野菜のおかずを追加する、揚げ物を避ける、といった工夫が可能です。栄養成分表示を確認し、糖質やカロリー、脂質が少ないものを選ぶことも重要です。
継続するための工夫と健康的なライフスタイル
糖尿病の食事療法は、一過性のものではなく、継続することが最も重要です。医師もすすめる夕食プランを健康的なライフスタイルの一部として定着させるための工夫を紹介します。
- 作り置きやミールプレップを活用: 時間のある時にまとめて野菜をカットしたり、主菜の一部を調理しておいたりすることで、毎日の負担が減り、継続しやすくなります。
- 家族の協力: 可能であれば、家族にも協力を仰ぎ、一緒に健康的なライフスタイルを送るようにしましょう。同じメニューを食べることで、孤立感を感じずに済みます。
- 記録をつける: 食事内容や食べた時間、その後の血糖値などを記録することで、何が血糖値に影響を与えるのかを把握しやすくなります。
- 完璧を目指さない: たまには外食したり、少し崩れたりする日があっても大丈夫です。大事なのは、全体としてバランスの取れた食生活を継続することです。落ち込まず、また次の食事から調整すれば良いという気持ちで取り組みましょう。
- 運動と組み合わせる: 食事療法と運動は、糖尿病管理の両輪です。夕食後に軽いウォーキングをするなど、無理のない範囲で運動を取り入れることは、血糖コントロールに非常に有効です。
医師や専門家との連携の重要性
この記事で紹介した内容は、糖尿病患者さん向けの一般的な夕食プランの考え方です。しかし、糖尿病の進行度、合併症の有無、使用している薬(特にインスリン治療)、その他の持病、ライフスタイルなどは一人ひとり異なります。
そのため、ご自身の具体的な夕食プランについては、必ず主治医や管理栄養士に相談し、個別の指導を受けるようにしてください。「医師もすすめる!糖尿病のための夕食プランの立て方」の真髄は、専門家の指導のもと、ご自身の状態に合った最適なプランを見つけ、それを継続していくことにあります。
管理栄養士は、食品交換表の使い方、カーボカウント、具体的な献立の相談など、実践的なアドバイスをしてくれます。また、食後の血糖値の変動が大きい場合や、特定の食品で気になる反応がある場合などは、必ず医師に報告し、アドバイスを求めましょう。適切な医療サポートを受けることが、安全で効果的な糖尿病管理には不可欠です。
まとめ
「医師もすすめる!糖尿病のための夕食プランの立て方」は、血糖コントロール、体重管理、そして全身の健康維持のために非常に重要です。バランス、量、質、時間の4つの基本原則を守り、主食は控えめに複合糖質を選び、タンパク質と野菜をしっかり摂ることを心がけましょう。プレート理論や低炭水化物料理の考え方を取り入れることも有効です。
適切なポーション管理と栄養のヒントを日々の食事に取り入れ、作り置きなどを活用しながら継続可能なプランを作りましょう。何よりも重要なのは、自己判断ではなく、必ず医師や管理栄養士と密接に連携し、ご自身にとって最適な健康的なライフスタイルの一部として夕食プランを確立していくことです。
適切な夕食プランは、糖尿病と共に豊かで健康的な生活を送るための強力な味方となります。今日からできることから始めてみましょう。



